Factor humano, organizacional y su influencia con la continuidad de la atención prenatal de la Institución Prestadora de Salud de Lima – Perú
Resumen
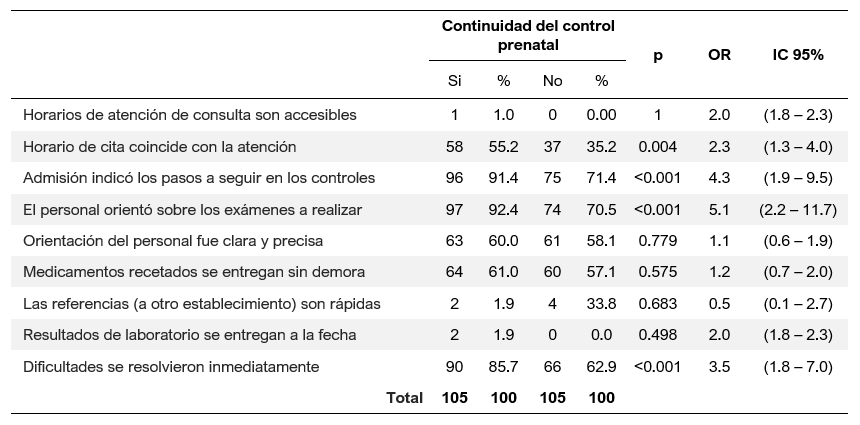
Objetivo: analizar la influencia del factor organizacional y humano con la continuidad de la atención prenatal en una institución prestadora de salud durante el año 2017. Material y métodos: estudio de casos y controles, en 210 participantes, 105 gestantes que continuaron el control prenatal (≥3) fueron consideradas como casos y 105 gestantes que no continuaron. Se les aplicó un instrumento que evaluaba datos generales y los factores humano y organizacional. Se aplicó distribución de frecuencias, odds ratio (OR) y regresión logística (ORa). Resultados: El 49,5% se encontraron entre los 20 a 34 años. Los factores que se asociaron a la continuidad del control prenatal fueron el percibir respeto del personal de salud (ORa=12,9 IC1,6:104,5; p=0,017), el personal administrativo llega temprano (ORa=3,0 IC1,6:5,6 p=0,001), el trato del personal administrativo fue adecuado (ORa=2,2 IC1,2:4,2 p=0,015) y las dificultades durante la atención prenatal se resolvieron inmediatamente (ORa=3,8 IC1,7:8,4 p=0,001), el modelo predijo entre el 21,6 al 28,7% de la continuidad del control. Conclusión: El factor humano y el organizacional influyen en la continuidad de la atención prenatal.
Citas
Ministerio de Salud y Protección Social (Colombia), ProFamilia, Organización Internacional para las Migraciones (OIM) y Fondo de Población de la Naciones Unidas (UNFPA). Política Nacional de Sexualidad, Derechos Sexuales y Derechos Reproductivos. Bogotá D.C.: Ministerio de Salud y Protección Social (Colombia); 2013.
García C. Barreras de acceso y calidad en el control prenatal. Rev. Fac. Med. 2017; 65(2): 305-10.
Oladapo O, Osiberu M. Do sociodemographic characteristics of pregnant women determine their perception of antenatal care quality? Matern Child Health J. 2009 Jul; 13(4): 505-11.
World Health Organization. Maternal Health. Guidelines approved by the WHO Guidelines Review Committee. Updated May 2017. [acceso 23 de enero de 2018].
Asundep N, Carson A, Turpin C, Tameru B, Agidi AT, Zhang K et al. Determinants of access to antenatal care and birth outcomes in Kumasi, Ghana. J Epidemiol Glob Health. 2013 Dec; 3(4): 279-88.
Poffald L, Hirmas M, Aguilera X, Vega J, González MJ, Sanhueza G. Barreras y facilitadores para el control prenatal en adolescentes: resultados de un estudio cualitativo en Chile. Salud pública Méx. 2013; 55(6): 572-579.
Fotso J, Ezeh A, Essendi H. Maternal health in resource-poor urban settings: how does women’s autonomy influence the utilization of obstetric care services? Reprod Health. 2009 Jun; 6: 9.
Munares, O. Factores asociados al abandono al control prenatal - Instituto Nacional Materno Perinatal - 2011. [tesis para optar el grado de Magíster Doctor en Ciencias de la Salud]. Lima: Universidad Nacional Mayor de San Marcos, Facultad de Medicina Humana; 2014.
Camarena, P. Asociación entre los factores de abandono al control prenatal en gestantes atendidas en el hospital Marino Molina - Essalud - 2011. [tesis para optar el grado de Magíster en Gerencia en Servicios de Salud]. Lima: Universidad Nacional Mayor de San Marcos, Facultad de Medicina; 2012.
World Health Organization. WHO recommendations on antenatal care for a positive pregnancy experience. Geneva: World Health Organization; 2016.
Gill K, Pande R, Malhotra A. Women deliver for development. Lancet. 2007; 370(9595): 1347-57.
Busso M, Romero D, Salcedo D. Improving access to preventive maternal health care using reminders: Experimental evidence from Guatemala. Economics Letters. 2017; 161(C): 43-46.
Córdoba R, Escobar R, Guzmán L. Factores asociados a la inasistencia al primer trimestre del control prenatal en mujeres gestantes de la ESE San Sebastián de la Plata, Huila, 2009. RFS Revista Facultad de Salud. 2012; 4(1): 39-49.
Moller A, Petzold M, Chou D, Say L. Early antenatal care visit: a systematic analysis of regional and global levels and trends of coverage from 1990 to 2013. Lancet Glob Health. 2017 Oct; 5(10): 977-83.
Sachse N, Sersias P, Pintado A, Lastra Z. Calidad de la atención obstétrica, desde la perspectiva de derechos, equidad e interculturalidad en centros de salud en Oaxaca. Rev Conamed. 2012; 17 (Supl 1): 4-15.
Guillén M. Habilidades de comunicación en la relación médico-enfermera en la Atención Primaria de Salud. Rev Cubana Enfermer. 2011; 27(3): 220-7.
Alfaro N, Campos G. Análisis del control prenatal que se brinda a las gestantes de la provincia de Heredia que tuvieron su parto en el Hospital San Vicente de Paúl. Enfermería Actual de Costa Rica. 2014; (26): 1-20.
Da Silva R, Torres G, Da silva I, Nelson A, Lucena I, Costa D. Percepción de los usuarios y los profesionales de la salud acerca de la calidad de la atención prestada a los pacientes con AIDS. Enferm. Glob. 2015; 14(40): 233-43.
Miranda C. Factores de capacidad en el uso de control prenatal adecuado en gestantes de Sincelejo (Colombia). Salud Uninorte. 2016; 32 (3): 436-51.
Castillo I, Villarreal M, Olivera E, Pinzón A, Carrascal H. Satisfacción de usuarias del control prenatal en instituciones de salud públicas y factores asociados. Cartagena. Hacia promoc. salud. 2014; 19(1): 128-40.